| Новости | e-Образование | Врачебные Общества | Тематические группы | Библиотека | Медиатека | Мероприятия | Атлас |
Присоединяйтесь!
- Повышение квалификации
- Сертифицированное образование
- Актуальные статьи
- Обзоры и репортажи
- Клинические случаи
- Новости медицины
- Советы коллег
Как устроен эффект плацебо?
|
Зачастую грамотно назначенное плацебо приближается по своей эффективности к лекарственным препаратам. Может ли плацебо занять место в ряду официальных методов лечения? Или оно останется инструментом в руках шарлатанов?
 На кого действует плацебо? На кого действует плацебо?Плацебо («пустышка») – вещество без явных лечебных свойств, которое может оказать положительный эффект, если пациент думает, что принимает настоящее лекарство. Существующие определения эффекта плацебо можно свести к следующим основным положениям:
Действию плацебо подвержены далеко не все. Для измерения способности реагировать на плацебо врачи и исследователи используют показатель плацебо-реактивности. Плацебо-реактивность во многом зависит от личности пациента: его экстравертированности, тревожности, зависимости, уровня согласия, желания сотрудничать с врачом, эмоциональной лабильности, искренности и социальной консервативности.
Ученые делят пациентов на плацебо-респондеров (ПР, «положительные плацебо-реакторы»), на которых оно действует, и плацебо-нонреспондеров (ПНР, «отрицательные плацебо-реакторы»), на которых не действует. Соотношение тех и других может колебаться в зависимости от характера заболевания и формирования отношения к препарату, но в среднем в обществе ПР и ПНР примерно поровну. Считается, что эффект плацебо чаще наблюдается:
Летом 2013 года американский ученый Cinnamon Stetler доказал, что реакция на плацебо может отражать ожидания пациента от лечения: чем выше ожидания – тем сильнее эффект плацебо. Эти данные коррелируют с эффектом Хотторна: если пациент знает, что находится под пристальным вниманием ученых, верит в уникальность применяемой к нему терапии или получает повышенную заботу со стороны медперсонала, то в результате «выдает» более высокие показатели эффективности препарата.
Механизмы действия плацебо
Обязательным этапом для формирования плацебо-эффекта является вербальное воздействие: врач рассказывает пациенту, как подействует данный препарат. В октябре 2013 года было опубликовано исследование, демонстрирующее, что плацебо эффект связан с повышением альфа-активности головного мозга. Что логично, поскольку альфа-волны возникают в умиротворенном расслабленном состоянии, которое похоже на легкий транс или медитацию – то есть в наиболее внушаемом состоянии, а сосредоточенность и мыслительный процесс, наоборот, эти волны гасит.
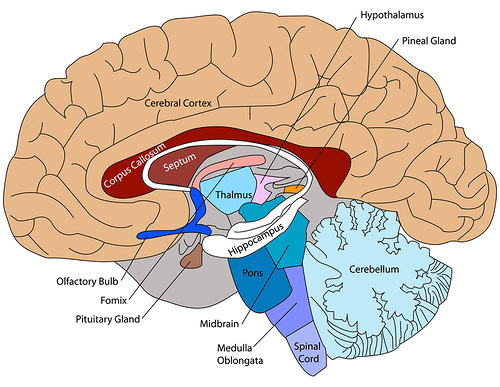 Известно, что в формировании реакции плацебо участвуют подкорковые структуры (передняя поясная извилина, дорсолатеральная префронтальная кора и периакведуктальное серое вещество) и система вознаграждения. При этом эффект плацебо возникает при активации нейромедиаторных систем: опиоидной и каннабиоидной. Оказывается, и лекарственный препарат, и вербализация терапевтических ожиданий от его применения активируют одни и те же биохимические пути. Для активации опиоидной нейромедиаторной системы необходимо, чтобы морфин связался с опиоидными мю-рецепторами. Вербализация действия препаратов плацебо, предназначенных для снижения боли, может активировать те же самые рецепторы. Аналогичная ситуация наблюдается и при запуске каннабиоидной нейромедиаторной системы с ее каннабиоидными рецепторами. Известно, что в формировании реакции плацебо участвуют подкорковые структуры (передняя поясная извилина, дорсолатеральная префронтальная кора и периакведуктальное серое вещество) и система вознаграждения. При этом эффект плацебо возникает при активации нейромедиаторных систем: опиоидной и каннабиоидной. Оказывается, и лекарственный препарат, и вербализация терапевтических ожиданий от его применения активируют одни и те же биохимические пути. Для активации опиоидной нейромедиаторной системы необходимо, чтобы морфин связался с опиоидными мю-рецепторами. Вербализация действия препаратов плацебо, предназначенных для снижения боли, может активировать те же самые рецепторы. Аналогичная ситуация наблюдается и при запуске каннабиоидной нейромедиаторной системы с ее каннабиоидными рецепторами.Плацебо-эффект также может наблюдаться при усилении активности холецистокинина и деактивации дофамина. Например, противопаркинсонические препараты связываются с дофаминовыми рецепторами и, тем самым, снижают уровень неконтролируемой мышечной активности. Аналогичным образом происходит вербальная активация тех же самых дофаминовых рецепторов, расположенных в тех же областях головного мозга. Интересно, что если для активации опиоидной и каннабиоидной систем требуется позитивная вербализация эффекта препарата плацебо, то для воздействия на холецистокинин и дофамин необходимо негативное вербальное внушение.
Разнообразие механизмов формирования эффекта плацебо позволяет им взаимодействовать и переключаться с одного на другой. Так, например, эндогенная опиоидная нейромедиаторная система при хронических болях может быть повреждена, вплоть до нарушения контроля обработки данных, поступающих от органов чувств, и до развития усиленного восприятия боли. В этом случае возможен вариант использования других механизмов действия плацебо.
В апреле 2013 года ученые нашли генетическую подоплеку склонности к плацебо-эффекту. Оказалось, что фермент катехол-О-метилтрансфераза (COMT), который играет ключевую роль в биохимии дофамина в префронтальной и медианной областях коры головного мозга, может быть биомаркером действия плацебо при синдроме раздраженного кишечника. Благодаря полиморфизму кодирующего его гена, COMT может существовать в одной из двух возможных форм: в одном случае в структуру фермента входит аминокислота валин, в другом – вместо нее на том же месте расположен метионин. Носители гена, кодирующего валиновую форму, менее склонны реагировать на плацебо, чем обладатели метиониновой формы COMT.
Измерение эффекта плацебо
Если сравнивать эффект плацебо с эффективностью лекарственных препаратов, то результаты, увы, разнятся. Так исследования антидепрессантов, проведенные в 1998 году, показали, что частота спонтанных ремиссий при депрессии составляет 23,87%, эффект плацебо доходит до 50,97%, а реальное действие одного из наиболее популярных антидепрессивных препаратов на тот момент - лишь до 25,16%. В среднем же считается, что эффективность плацебо составляет примерно 40% от эффективности приема лекарственных препаратов. Однако в октябре 2013 года появились результаты исследования неврогенного глоссита, где эффект плацебо составил 72% от эффективности приема лекарственных препаратов.
Величину эффекта плацебо можно изменять. Ученые пока не научились полностью отключать его, хотя, учитывая вербальную составляющую, несложно представить себе методы по уменьшению действия препаратов плацебо. Но оказывается эффект плацебо можно усиливать не только вербальными средствами. Согласно результатам исследований немецких ученых, опубликованных в октябре 2013 года, интраназальное применение гормона окситоцина позволяет значимо увеличить эффект плацебо в области анальгезии.
Проблемы, связанные с эффектом плацебо
1. В науке
Плацебо-контроль лежит в основе подавляющего большинства исследований: одной группе пациентов дается лекарство, другой – «пустышка». Однако за последние несколько десятилетий реакция пациентов на прием плацебо удивительным образом возросла. Точнее – возрос показатель эффекта плацебо, который указывается в статьях, посвященных, например, исследованиям антипсихотических препаратов. Ряд экспертов говорит о возможном субъективном факторе отбора пациентов (эксперты неосознанно выбирают только ПР). Это значит, что достоверность подобных экспериментов стремительно снижается.
Для некоторых препаратов плацебо-контролируемые исследования и вовсе становятся труднореализуемыми, поскольку зачастую разница между приемом плацебо и экспериментального препарата никак не проявляется. К таким лекарствам относятся анальгетики, антидепрессанты, препараты для лечения стенокардии, антигистаминные средства, нестероидные препараты для профилактики астмы и др.
 Что делать? Что делать?Чтобы уменьшить эффект плацебо при проведении исследований с плацебо-контролем, ученые должны или проводить предварительный отбор пациентов, выбирая только плацебо-нонреспондентов, или значительно увеличивать выборку. Это позволяет статистически уменьшить или отсечь плацебо-эффект. Однако масштабные исследования такого рода слишком дорогостящи, а если речь идет к тому же о долгосрочных проектах, то реальность их организации стремится к нулю. Поэтому сейчас исследователи ищут другие пути блокирования эффекта плацебо.
Например, в статье, опубликованной в Nature Medicine в ноябре 2013 года, рассматривается методика SPCD (sequential parallel comparative design) и ее применение в области депрессивных расстройств (особо плацебо-зависимая территория). Согласно данной методике, рандомизированное исследование проводится в два этапа. На первом этапе в эксперименте участвуют и ПР, и ПНР примерно в равном соотношении. По его итогам рассчитывается эффект плацебо, а пациенты из категории ПНР повторно рандомизируются на второй этап исследования, где половина участников опять получает плацебо, а половина – лекарство. Другой вариант, предлагаемый в той же статье – методика TED (two-way enrichment design), в ходе которой проводится повторная рандомизация не только ПНР, но и участников эксперимента, среагировавших на препарат.
2. В практике
В клинической практике плацебо не используется (будем считать, что антиоксиданты и иммуномодуляторы не в счет). Однако довольно большое число пациентов верят в методы лечения, не подтвержденные доказательной медициной (знахарство, улучшение биоэнергетики, гомеопатию и прочие альтернативные методики). Зачастую «псевдо-врачи» оправдывают свои действия плацебо-эффектом. Однако, как было сказано выше, плацебо не действует на физиологическую причину болезни, а лишь при определенном складе личности пациента уменьшает симптомы за счет психоэмоционального воздействия. Основной негативный результат от деятельности такого рода «лекарей» – отказ пациента от приема реально действующих лекарств. Для некоторых категорий заболеваний выбор в пользу плацебо может оказаться смертельным для пациента.
Что делать? Отказ от официальной медицины в пользу плацебо оттягивает начало процесса лечения и ухудшает состояние пациента – даже если внешне оно дает положительный эффект. Из этой ситуации – выход только один: просветительская работа среди пациентов.
Что это дает врачу?
Эффект плацебо актуален в тех областях медицины, где высока психосоматическая составляющая. Поскольку плацебо не лечит на физиологическом уровне, оно бессильно при раковой опухоли и бесполезно при переломе руки или фиброзе внутренних органов. Однако плацебо действует не намного хуже лекарственных препаратов для ликвидации или уменьшения проявления многочисленных симптомов целого ряда недугов: хронические боли, психосоматические проявления болезни, симптомы психиатрических заболеваний и т.п.
Подводя итоги, можно сделать следующие выводы:
Список литературы:
|
- Войдите или зарегистрируйтесь, чтобы получить возможность отправлять комментарии


